Φλεβική Ανεπάρκεια: Η Σιωπηλή Απειλή στα Πόδια σας
Η χρόνια φλεβική ανεπάρκεια (ΧΦΑ) είναι μια πάθηση κατά την οποία οι φλέβες στα πόδια δεν μπορούν να επιστρέψουν αποτελεσματικά το αίμα προς την καρδιά λόγω βλάβης των φλεβικών βαλβίδων. Φυσιολογικά, οι μονόδρομες βαλβίδες στο εσωτερικό των φλεβών εμποδίζουν την παλινδρόμηση του αίματος προς τα κάτω. Όταν όμως αυτές οι βαλβίδες εξασθενήσουν ή υποστούν βλάβη, το αίμα παλινδρομεί (φλεβική παλινδρόμηση) και λιμνάζει στα κάτω άκρα, με αποτέλεσμα αυξημένη φλεβική πίεση. Αυτό το χρόνιο pooling αίματος στις φλέβες των ποδιών οδηγεί σε μια σειρά από συμπτώματα και αλλοιώσεις στους ιστούς των κάτω άκρων.
Η ΧΦΑ εξελίσσεται προοδευτικά. Στα αρχικά στάδια μπορεί να προκαλεί ήπια ενοχλήματα, αλλά χωρίς θεραπεία μπορεί να οδηγήσει σε σημαντική επιδείνωση της ποιότητας ζωής και σοβαρές επιπλοκές, όπως δερματικές αλλοιώσεις και έλκη. Αν και η πάθηση αυτή σπάνια απειλεί άμεσα τη ζωή ή οδηγεί σε ακρωτηριασμό, μπορεί να καταστεί επώδυνη και καθηλωτική αν δεν αντιμετωπιστεί κατάλληλα. Σημειώνεται ότι ο όρος “μεταθρομβωτικό σύνδρομο” περιγράφει την ίδια κλινική εικόνα ΧΦΑ όταν αυτή οφείλεται σε προηγούμενη εν τω βάθει φλεβική θρόμβωση (μεταθρομβωτικές βλάβες που αφήνει ένας θρόμβος). Με άλλα λόγια, περίπου 20-50% όσων είχαν θρόμβωση σε εν τω βάθει φλέβα αναπτύσσουν χρόνια φλεβική ανεπάρκεια στα επόμενα 1-2 χρόνια.
Πόσο συχνή είναι η φλεβική ανεπάρκεια; Γενικά, η φλεβική νόσος είναι πολύ συχνή – οι κιρσοί (διευρυμένες επιφανειακές φλέβες) εμφανίζονται σε περίπου 1 στους 3 ενήλικες. Κάθε χρόνο, περίπου 1 στους 50 ενήλικες με κιρσούς θα εξελίξει τη νόσο σε χρόνια φλεβική ανεπάρκεια. Η ΧΦΑ παρατηρείται πιο συχνά σε άτομα άνω των 50 ετών και ιδιαίτερα στις γυναίκες. Συνολικά εκτιμάται ότι περίπου το 5% του γενικού πληθυσμού (1 στους 20 ενήλικες) πάσχει από χρόνια φλεβική ανεπάρκεια σε κάποιο βαθμό.
Αίτια και Παράγοντες Κινδύνου
Η κύρια αιτία της χρόνιας φλεβικής ανεπάρκειας είναι η δυσλειτουργία των φλεβικών βαλβίδων. Όταν μια βαλβίδα καταστραφεί ή χαλαρώσει, δεν κλείνει ερμητικά, με αποτέλεσμα το αίμα –υπό την επίδραση της βαρύτητας– να ρέει προς τα πίσω και να συγκεντρώνεται στις φλέβες των ποδιών (φλεβική παλινδρόμηση). Οι φλέβες διατείνονται και η πίεση στο τοπικό φλεβικό δίκτυο αυξάνεται, πυροδοτώντας την αλυσίδα των συμπτωμάτων της ΧΦΑ.
Τα αίτια βλάβης των βαλβίδων μπορεί να ταξινομηθούν σε τρεις κατηγορίες:
-
Συγγενή αίτια: Ανατομικές ανωμαλίες των φλεβών από τη γέννηση, π.χ. μερικοί άνθρωποι γεννιούνται με έλλειψη φλεβικών βαλβίδων ή με βαλβίδες που δεν λειτουργούν σωστά.
-
Πρωτοπαθή αίτια: Αλλαγές που συμβαίνουν στις φλέβες λόγω ηλικίας ή άλλων παραγόντων και οδηγούν σε διαταραχή της λειτουργίας τους. Για παράδειγμα, η διάταση/διεύρυνση της φλέβας (φλεβική διάταση) μπορεί να εμποδίσει το πλήρες κλείσιμο μιας βαλβίδας.
-
Δευτεροπαθή αίτια: Άλλες ιατρικές καταστάσεις που βλάπτουν τις φλέβες. Συχνότερα πρόκειται για συνέπεια εν τω βάθει φλεβικής θρόμβωσης (ΕΒΦΘ ή DVT) – ο θρόμβος μπορεί να αφήσει ουλές στο εσωτερικό τοίχωμα της φλέβας, καταστρέφοντας μόνιμα τη βαλβίδα. Η μεταθρομβωτική ΧΦΑ, όπως αναφέρθηκε, είναι η πλέον συνήθης δευτερογενής μορφή.
Ο πιο κοινός επιμέρους ένοχος για τη ΧΦΑ θεωρείται η ιστορική εν τω βάθει φλεβική θρόμβωση. Άτομα που έχουν υποστεί DVT διατρέχουν υψηλότερο κίνδυνο να εμφανίσουν χρόνια φλεβική ανεπάρκεια, καθώς ο θρόμβος καταστρέφει τις βαλβίδες στην προσβεβλημένη φλέβα. Ωστόσο, στις περισσότερες περιπτώσεις δεν υπάρχει εμφανής θρόμβωση – οι βαλβίδες απλώς εκφυλίζονται με το πέρασμα του χρόνου ή υπό την επίδραση παραγόντων κινδύνου.
Παράγοντες κινδύνου: Μερικοί άνθρωποι είναι πολύ πιο επιρρεπείς στη φλεβική ανεπάρκεια λόγω προδιαθεσικών παραγόντων. Οι κυριότεροι παράγοντες κινδύνου για ανάπτυξη ΧΦΑ περιλαμβάνουν:
-
Ιστορικό φλεβικής θρόμβωσης – θεωρείται ο σημαντικότερος παράγοντας κινδύνου. Ένα επεισόδιο DVT στο παρελθόν μπορεί να έχει αφήσει χρόνιες βλάβες.
-
Κιρσοί (υπάρχοντες) ή οικογενειακό ιστορικό κιρσών. Η παρουσία κιρσών υποδηλώνει φλεβική ανεπάρκεια επιφανειακού δικτύου, που μπορεί να εξελιχθεί.
-
Γυναικείο φύλο – οι γυναίκες εμφανίζουν φλεβικές παθήσεις συχνότερα, πιθανώς λόγω ορμονικών επιδράσεων (οιστρογόνα) και κυήσεων.
-
Ηλικία άνω των 50 ετών – με την ηλικία τα φλεβικά τοιχώματα και βαλβίδες εξασθενούν, αυξάνοντας τον κίνδυνο.
-
Εγκυμοσύνη – η κύηση αυξάνει τον όγκο αίματος και τις ορμόνες που προκαλούν χάλαση των αγγείων, ενώ η πίεση της μήτρας στις πυελικές φλέβες εμποδίζει την επάνοδο του αίματος.
-
Παχυσαρκία – το υπερβολικό βάρος αυξάνει την ενδοκοιλιακή πίεση και το φορτίο στις φλέβες των ποδιών, προδιαθέτοντας σε βαλβιδική ανεπάρκεια.
-
Καθιστική ζωή και έλλειψη άσκησης – η απουσία μυϊκής άσκησης (ιδίως των μυών της γάμπας) στερεί από τις φλέβες την “αντλία” που βοηθά την προώθηση του αίματος.
-
Παρατεταμένη ορθοστασία ή καθιστή θέση – η στάση όρθια ή καθιστή για πολλές ώρες (π.χ. σε επαγγέλματα όπως πωλητές, χειρουργοί, οδηγοί, εργαζόμενοι γραφείου) επιτρέπει στο αίμα να λιμνάζει στα πόδια λόγω βαρύτητας. Η κίνηση και οι τακτικές διαλείψεις μειώνουν αυτόν τον κίνδυνο.
-
Συχνός ύπνος σε καρέκλα – ο ύπνος καθιστός με τα πόδια κάτω έχει παρόμοια επίπτωση με την παρατεταμένη καθιστή θέση.
-
Κάπνισμα – το κάπνισμα βλάπτει τα αγγεία και συμβάλλει στην φλεβική δυσλειτουργία.
-
Γενετική προδιάθεση – οικογενειακό ιστορικό φλεβικών παθήσεων (κιρσοί, θρομβώσεις) υποδηλώνει κληρονομική τάση. Πολλοί ασθενείς αναφέρουν ότι και οι γονείς τους είχαν “φλεβίτες” ή κιρσούς.
-
Σύνδρομο May-Thurner – μια σπανιότερη ανατομική ανωμαλία όπου η αριστερή λαγόνια φλέβα πιέζεται από τη δεξιά λαγόνια αρτηρία, προκαλώντας χρόνια φλεβική στάση στο αριστερό πόδι. Αν και σπάνιο, το σύνδρομο αυτό αυξάνει τον κίνδυνο εν τω βάθει θρόμβωσης και επακόλουθης ΧΦΑ.
Ένας ασθενής με πολλούς από τους παραπάνω παράγοντες έχει σαφώς υψηλότερο κίνδυνο να εμφανίσει χρόνια φλεβική ανεπάρκεια σε σχέση με το γενικό πληθυσμό. Η γνώση και η διαχείριση αυτών των παραγόντων (όπου είναι εφικτό) βοηθά στην πρόληψη ή καθυστέρηση της νόσου, όπως θα αναλυθεί παρακάτω.
Συμπτώματα και Στάδια
Πώς εκδηλώνεται η φλεβική ανεπάρκεια; Τα συμπτώματα της ΧΦΑ εμφανίζονται κυρίως στα πόδια και σταδιακά επιδεινώνονται όσο η πάθηση προχωρά. Συχνά ξεκινούν ήπια και γίνονται εντονότερα με τον χρόνο ή μετά από πολύωρη ορθοστασία. Τα τυπικά σημεία και συμπτώματα περιλαμβάνουν:
-
Βάρος ή πόνος στα πόδια: Αίσθημα κόπωσης, βάρους ή άλγους στα κάτω άκρα, ειδικά προς το τέλος της ημέρας. Πολλοί ασθενείς περιγράφουν τα πόδια τους ως “κουρασμένα” ή “βαριά”.
-
Οίδημα (πρήξιμο): Πρήξιμο στους αστραγάλους και τις κνήμες, που συνήθως επιδεινώνεται μετά από παρατεταμένη ορθοστασία ή καθιστική στάση και βελτιώνεται με την ανύψωση των ποδιών. Το οίδημα είναι συχνά πιο εμφανές στο τέλος της ημέρας.
-
Κιρσοί: Εμφάνιση διογκωμένων, ελικοειδών επιφανειακών φλεβών (μπλε ή μοβ χρώματος) στα πόδιαg. Οι κιρσοί είναι συχνό πρώιμο σημάδι φλεβικής παλινδρόμησης. Αρχικά μπορεί να είναι μόνο αισθητικό θέμα, αλλά υποδηλώνουν υποκείμενη φλεβική νόσο.
-
Ευρυαγγείες: Λεπτές κόκκινες ή μπλε φλεβίτσες σαν ιστός αράχνης στην επιφάνεια του δέρματος (spider veins). Αποτελούν το ηπιότερο στάδιο φλεβικής νόσου (συνήθως κατηγορία C1).
-
Άλγος και κράμπες: Μουδιάσματα, μυρμηγκιάσματα ή κράμπες (συσπάσεις μυών) στα κάτω άκρα, ιδιαίτερα τη νύχτα. Μερικοί ασθενείς εμφανίζουν «μυρμηκιάσματα» ή αίσθημα καύσου στις γάμπες.
-
Κνησμός και δερματικές αλλοιώσεις: Φαγούρα στο δέρμα των ποδιών ή των αστραγάλων και ξηρό, λεπιδώδες δέρμα. Με το χρόνο, το δέρμα μπορεί να εμφανίσει υπέρχρωση (καφεοειδείς κηλίδες) λόγω της εναπόθεσης αιμοσιδηρίνης από το στάσιμο αίμα. Επίσης εμφανίζεται φλεβική δερματίτιδα (στάσιμη δερματίτιδα), δηλ. φλεγμονή του δέρματος με ερυθρότητα, φολίδες και κνησμό γύρω από τον αστράγαλο.
-
Αλλαγές στην υφή του δέρματος: Το δέρμα στα κάτω άκρα γίνεται σκληρό, παχύ και με δερματική ίνωση (λέγεται λιποδερματοσκλήρυνση – δέρμα σαν “δέρμα πορτοκαλιού”). Μπορεί να έχει γυαλιστερή, δερματώδη όψη και να είναι ευάλωτο σε τραυματισμούς.
-
Αίσθημα πληρότητας: Τα πόδια συχνά δίνουν μια αίσθηση πληρότητας ή πρηξίματος, ακόμη και πριν φανεί εμφανές οίδημα.
-
Ανακούφιση με ανύψωση: Χαρακτηριστικό είναι ότι τα συμπτώματα (άλγος, βάρος, οίδημα) βελτιώνονται αισθητά με την ξεκούραση και την ανύψωση των ποδιών πάνω από το επίπεδο της καρδιάς. Αντίθετα, επιδεινώνονται με την ορθοστασία.
-
Σύνδρομο ανήσυχων ποδιών: Μερικοί ασθενείς περιγράφουν ένα δυσάρεστο αίσθημα στα πόδια και έντονη ανάγκη για κίνηση (restless legs), ιδιαίτερα τα βράδια.
-
Έλκη στα πόδια: Σε προχωρημένα στάδια δημιουργούνται φλεβικά έλκη – ανοιχτές πληγές συνήθως στην περιοχή των αστραγάλων (εσωτερική πλευρά). Τα έλκη αυτά ονομάζονται φλεβικά ή στασιμότητας και εμφανίζονται όταν οι ιστοί πάσχουν από χρόνια κακή κυκλοφορία και υποξία. Είναι συχνά χρόνιες πληγές που αργούν πολύ να επουλωθούν και μπορεί να επιμολυνθούν.
Εικόνα: Ορατοί κιρσοί (διογκωμένες, ελικοειδείς φλέβες) στο πόδι, χαρακτηριστικό σύμπτωμα φλεβικής ανεπάρκειας. Οι κιρσοί συχνά συνοδεύονται από αίσθημα βάρους, πόνο ή κράμπες στα κάτω άκρα.
Κάθε ασθενής μπορεί να μην εμφανίζει όλα τα παραπάνω συμπτώματα ταυτόχρονα – συχνά αρχικά παρατηρούνται ένα ή δύο συμπτώματα, και νέα προβλήματα προστίθενται με την πάροδο του χρόνου όσο προχωρά η πάθηση. Η εξέλιξη της φλεβικής ανεπάρκειας περιγράφεται κλινικά μέσω συγκεκριμένης ταξινόμησης σταδίων (κατάταξη CEAP, Clinical Etiology Anatomy Pathophysiology). Τα κλινικά στάδια 0–6 της φλεβικής νόσου είναι:
-
Στάδιο 0: Κανένα ορατό σημείο νόσου. Ο ασθενής μπορεί όμως να έχει συμπτώματα, όπως αίσθημα κόπωσης ή βάρους στα πόδια, χωρίς εμφανείς φλέβες.
-
Στάδιο 1: Παρουσία μικρών επιφανειακών ευρυαγγειών ή φλεβιδίων (τηλεαγγειεκτασίες, “σπασμένα αγγεία”).
-
Στάδιο 2: Κιρσοί με διάμετρο φλέβας ≥3 mm, ορατοί και ψηλαφητοί κάτω από το δέρμα.
-
Στάδιο 3: Οίδημα (πρήξιμο) του κάτω άκρου χωρίς δερματικές αλλοιώσεις.
-
Στάδιο 4: Δερματικές αλλοιώσεις λόγω φλεβικής νόσου, όπως υπερμελάγχρωση (καφέ κηλίδες), έκζεμα στάσης (ξηρό, κνησμώδες δέρμα) ή λιποδερματοσκλήρυνση (σκλήρυνση και πάχυνση δέρματος).
-
Στάδιο 5: Επωλωμένο έλκος – σημάδι από παλαιό φλεβικό έλκος που έχει πλέον κλείσει (ουλή).
-
Στάδιο 6: Ενεργό φλεβικό έλκος – ανοιχτή πληγή στο δέρμα, συνήθως κοντά στον αστράγαλο, που βρίσκεται σε εξέλιξη.
Σύμφωνα με τα παραπάνω, τίθεται διάγνωση χρόνιας φλεβικής ανεπάρκειας από το Στάδιο 3 και άνω (δηλαδή όταν υπάρχει ήδη επίμονο οίδημα και πέρα). Οι κιρσοί από μόνοι τους (Στάδιο 2) δεν σημαίνουν υποχρεωτικάότι κάποιος πάσχει από εγκατεστημένη ΧΦΑ – αποτελούν όμως ένδειξη προβλημάτων ροής που μπορεί να επιδεινωθούν με την πάροδο του χρόνου. Για αυτό, ακόμη και οι “απλοί” κιρσοί πρέπει να αξιολογούνται ιατρικά, καθώς μπορεί μελλοντικά να εξελιχθούν σε σοβαρότερη φλεβική ανεπάρκεια.
Μέθοδοι Διάγνωσης
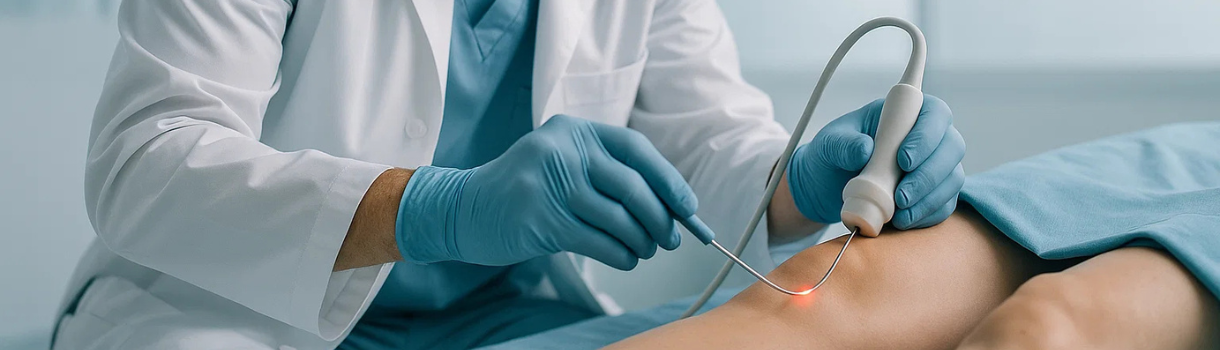
Η διάγνωση της χρόνιας φλεβικής ανεπάρκειας βασίζεται τόσο στην κλινική εξέταση όσο και σε απεικονιστικές μεθόδους. Ο γιατρός –συνήθως αγγειοχειρουργός ή φλεβολόγος– θα λάβει πλήρες ιατρικό ιστορικό και θα προβεί σε προσεκτική φυσική εξέταση των ποδιών. Κατά την εξέταση αναζητούνται κλινικά σημεία ΧΦΑ: ύπαρξη κιρσών, οιδήματος, δερματικών αλλαγών (λεκέδες, έκζεμα), και έλκη αν υπάρχουν. Συχνά γίνεται ψηλάφηση των φλεβών και ειδικές δοκιμασίες ανεπάρκειας (αν και σήμερα οι δοκιμασίες αυτές έχουν αντικατασταθεί σε μεγάλο βαθμό από το υπερηχογράφημα).
Η απεικονιστική εξέταση εκλογής είναι το Triplex φλεβών κάτω άκρων (γνωστό και ως Duplex υπερηχογράφημα Doppler). Πρόκειται για έναν ανώδυνο υπέρηχο που απεικονίζει τη ροή του αίματος μέσα στις φλέβες και αξιολογεί την δομή και τη βατότητά τους. Με το triplex, ο γιατρός μπορεί να δει ποιες φλέβες παρουσιάζουν παλινδρόμηση ή απόφραξη, τη λειτουργικότητα των βαλβίδων, καθώς και την ταχύτητα και κατεύθυνση ροής του αίματος. Το φλεβικό υπερηχογράφημα επιτρέπει επίσης την χαρτογράφηση του φλεβικού δικτύου ώστε να σχεδιαστεί κατάλληλα η θεραπεία (π.χ. ποια ανεπαρκής φλέβα θα χρειαστεί κατάλυση).
Σε ορισμένες περιπτώσεις, ιδίως αν πρόκειται να γίνει επεμβατική θεραπεία, το triplex συμπληρώνεται από φλεβογραφία (απεικόνιση με σκιαγραφικό) ή από MRΙ/CT φλεβογραφία για λεπτομερέστερη χαρτογράφηση των φλεβών – συνήθως σε πολύπλοκες περιπτώσεις ή για έλεγχο των εν τω βάθει φλεβών. Ωστόσο, αυτές οι εξετάσεις σπάνια χρειάζονται στην απλή φλεβική ανεπάρκεια ρουτίνας.
Επιπλέον, επειδή αρκετοί ασθενείς με ΧΦΑ έχουν ταυτόχρονα και περιφερική αρτηριακή νόσο(αρτηριοσκλήρυνση στα πόδια), ο γιατρός μπορεί να ελέγξει και την αρτηριακή κυκλοφορία (με ψηλάφηση σφύξεων ή Doppler αρτηριών). Η συνύπαρξη αρτηριακής νόσου τροποποιεί την αντιμετώπιση – για παράδειγμα, η χρήση ισχυρής συμπίεσης αντενδείκνυται σε βαριά αρτηριακή ανεπάρκεια. Έτσι, ο πλήρης αγγειακός έλεγχος των κάτω άκρων είναι σημαντικός για την ασφαλή θεραπεία.
Διαφορική διάγνωση: Κατά τη διάγνωση, ο γιατρός θα αποκλείσει άλλες παθήσεις που μπορούν να προκαλούν παρόμοια συμπτώματα, όπως: λεμφοίδημα (πρήξιμο λόγω λεμφικής στάσης), αρθρίτιδα (πόνος στις αρθρώσεις), νευροπάθειες, καρδιακή ανεπάρκεια (που επίσης προκαλεί οιδήματα), ή φλεβική απόφραξη από οξύ θρόμβο (εν τω βάθει θρόμβωση). Το ιστορικό και οι εξετάσεις θα βοηθήσουν να ξεχωρίσει η χρόνια φλεβική ανεπάρκεια από αυτές τις καταστάσεις.
Συντηρητική Αντιμετώπιση
Στα αρχικά στάδια ή/και στις ήπιες μορφές ΧΦΑ, η θεραπεία ξεκινά με συντηρητικά μέτρα και αλλαγές στον τρόπο ζωής. Ακόμη και σε προχωρημένη νόσο, τα συντηρητικά μέτρα αποτελούν τη βάση της αντιμετώπισης και συχνά συνδυάζονται με επεμβατικές θεραπείες. Οι στόχοι της θεραπείας είναι η βελτίωση της φλεβικής επιστροφής, η ανακούφιση συμπτωμάτων, η επούλωση των ελκών (αν υπάρχουν) και η πρόληψη επιδείνωσης.
1. Τροποποίηση Τρόπου Ζωής:
-
Ανύψωση ποδιών: Συνιστάται τακτικά μέσα στην ημέρα να ανασηκώνετε τα πόδια ψηλότερα από το επίπεδο της καρδιάς για 20-30 λεπτά, αρκετές φορές την ημέρα. Η κατάκλιση με τα πόδια ψηλά (π.χ. 2-3 μαξιλάρια κάτω από τις κνήμες) μειώνει την πίεση στις φλέβες και βοηθά στην αποσυμφόρηση του αίματος. Είναι ιδιαίτερα ωφέλιμο να γίνεται μετά τη δουλειά ή πριν τον ύπνο.
-
Τακτική άσκηση: Η ήπια σωματική δραστηριότητα –ειδικά το περπάτημα– είναι εξαιρετικά ευεργετική. Με κάθε βήμα, οι μύες της γάμπας συσπώνται και λειτουργούν σαν “δεύτερη καρδιά”, ωθώντας το αίμα προς τα πάνω. Έτσι ενισχύεται η φλεβική επιστροφή. Προτείνονται επίσης ασκήσεις ενδυνάμωσης της γάμπας και διατάσεις ποδοκνημικής. Η άσκηση βελτιώνει και το σωματικό βάρος, επηρεάζοντας θετικά πολλούς παράγοντες κινδύνου.
-
Έλεγχος βάρους: Η απώλεια περιττών κιλών μειώνει την πίεση στις φλέβες των ποδιών. Ιδιαίτερα στους παχύσαρκους ασθενείς, η σταδιακή μείωση βάρους οδηγεί σε αισθητή βελτίωση των συμπτωμάτων. Ο ιατρός μπορεί να δώσει στόχο βάρους και διατροφικές συμβουλές.
-
Αποφυγή παρατεταμένης ορθοστασίας/ακινησίας: Συνίσταται να αποφεύγετε να στέκεστε όρθιοι ή να κάθεστε για πολλές συνεχόμενες ώρες. Αν η εργασία σας το απαιτεί, φροντίστε για συχνά διαλείμματα κίνησης – π.χ. κάθε 30 λεπτά, περπατήστε λίγο ή τουλάχιστον κάντε επιτόπου κάμψεις/εκτάσεις στα πόδια. Σε πολύωρα ταξίδια με αυτοκίνητο ή αεροπλάνο, σηκωθείτε ή κάντε ασκήσεις ποδιών (κυκλικές κινήσεις αστραγάλων, επαναλαμβανόμενες ανυψώσεις στα δάκτυλα) για μερικά λεπτά κάθε μισή ώρα.
-
Αποφυγή στενής ενδυμασίας: Ρούχα που πιέζουν σφιχτά τη μέση, τη βουβωνική χώρα ή τα πόδια (π.χ. κορσέδες, ζώνες, πολύ στενά παντελόνια) μπορεί να επιδεινώσουν τη φλεβική στάση. Προτιμήστε άνετη ένδυση που δεν περιορίζει την κυκλοφορία.
-
Διακοπή καπνίσματος: Το κάπνισμα βλάπτει το αγγειακό ενδοθήλιο και επιδεινώνει τη φλεβική κυκλοφορία. Η διακοπή του καπνίσματος είναι ουσιώδης τόσο για τις φλέβες όσο και για τη γενική αγγειακή υγεία.
-
Υγιεινή διατροφή – λιγότερο αλάτι: Μια ισορροπημένη διατροφή, πλούσια σε φρούτα, λαχανικά και φυτικές ίνες, βοηθά τον αγγειακό τόνο. Η μείωση του αλατιού μειώνει την κατακράτηση υγρών και συνεπώς τα οιδήματα. Επίσης η επαρκής πρόσληψη νερού βοηθά στην καλύτερη κυκλοφορία.
-
Περιποίηση δέρματος: Διατηρήστε το δέρμα των ποδιών καθαρό και ενυδατωμένο. Χρησιμοποιείτε ήπια σαπούνια και εφαρμόστε ενυδατική κρέμα καθημερινά για να αποτρέψετε ξηρότητα και ρωγμές. Το υγιές δέρμα είναι λιγότερο επιρρεπές σε μολύνσεις ή έλκη. Ενημερώστε τον γιατρό για κατάλληλα δερμοκαλλυντικά. Αν υπάρχει κνησμός, ίσως συστηθεί τοπική κορτιζονούχος κρέμα ή φαρμακευτική αλοιφή.
-
Αποφυγή τραυματισμών στα πόδια: Επειδή το δέρμα μπορεί να είναι ευπαθές, προστατέψτε τα πόδια σας από χτυπήματα ή πληγές. Ένα μικρό τραύμα σε περιοχές με κακή κυκλοφορία μπορεί να εξελιχθεί σε έλκος. Χρησιμοποιείτε μαλακές μπότες ή προστατευτικά αν εργάζεστε σε περιβάλλον με κίνδυνο τραυματισμών.
2. Θεραπεία Συμπίεσης:
Βασικό πυλώνα της συντηρητικής θεραπείας αποτελεί η ελαστική συμπίεση των κάτω άκρων. Η χρήση ειδικών ελαστικών καλτσών συμπίεσης βοηθά τις φλέβες να μεταφέρουν το αίμα προς τα πάνω, μειώνοντας το οίδημα και ανακουφίζοντας από συμπτώματα. Οι κάλτσες αυτές ασκούν εξωτερική πίεση, με τις πιο πολλές να είναι διαβαθμισμένης συμπίεσης (περισσότερο σφίξιμο στον αστράγαλο και σταδιακά ηπιότερο προς τον μηρό), ώστε να διευκολύνουν τη ροή του αίματος.
Υπάρχουν διάφοροι τύποι καλτσών (μήκους ως το γόνατο, ως τον μηρό ή καλσόν) και διάφορες βαθμίδες πίεσης. Ο γιατρός θα υποδείξει τον κατάλληλο τύπο και τη σωστή εφαρμογή. Οι πολύ υψηλές συμπιέσεις συνήθως συνταγογραφούνται (π.χ. κατηγορία II ή III) ενώ ηπιότερες κάλτσες διατίθενται και ελεύθερα. Είναι σημαντικό να φοράτε τις κάλτσες καθημερινά από το πρωί (πριν κατεβεί το αίμα στα πόδια) και να τις αφαιρείτε τη νύχτα, εκτός αν δοθεί άλλη οδηγία. Παράλληλα, πρέπει να εφαρμόζονται σωστά (χωρίς ζάρες) γιατί οι πτυχές μπορεί να πιέσουν τοπικά το δέρμα και να χειροτερεύσουν την κυκλοφορία.
Πολλοί ασθενείς δυσκολεύονται να διατηρήσουν τη μακροχρόνια χρήση της κάλτσας – ωστόσο, η συμμόρφωση είναι κρίσιμη για την επιτυχία της συντηρητικής αγωγής. Αν οι κάλτσες προκαλούν δυσφορία, ενημερώστε τον ιατρό: ίσως χρειάζεται διαφορετικό μέγεθος, βαθμός συμπίεσης ή τύπος (π.χ. ανοικτές στα δάκτυλα, πιο λεπτό ύφασμα κ.λπ.). Σε ειδικές περιπτώσεις, εναλλακτικά χρησιμοποιούνται ελαστικοί επίδεσμοι ή συστήματα διαλείπουσας πνευματικής συμπίεσης (IPC) – ειδικές συσκευές με φουσκωτά μανίκια που πιέζουν ρυθμικά τα πόδια και προωθούν το φλεβικό αίμα. Πρέπει όμως να σημειωθεί ότι αντενδείξεις για δυνατή συμπίεση αποτελούν η σοβαρή περιφερική αρτηριακή νόσος – γι’ αυτό και ο γιατρός θα αξιολογήσει την αρτηριακή κυκλοφορία πριν συστήσει ισχυρές κάλτσες σε ηλικιωμένους διαβητικούς ή καπνιστές.
3. Φαρμακευτική Αγωγή:
Δεν υπάρχει χάπι που να “θεραπεύει” οριστικά την φλεβική ανεπάρκεια, ωστόσο σε συγκεκριμένες περιπτώσεις χορηγείται φαρμακευτική αγωγή υποστηρικτικά:
-
Βεντονωτικά φάρμακα: Σε ορισμένες χώρες χρησιμοποιούνται φυτικά εκχυλίσματα (π.χ. διοσμίνη, εσκίνη από κάστανο Ιπποκαστανιάς) ή φλεβοτονικά φάρμακα που υποτίθεται ότι αυξάνουν τον φλεβικό τόνο και μειώνουν το οίδημα. Τα δεδομένα αποτελεσματικότητάς τους ποικίλουν και δεν αποτελούν κύρια θεραπεία στις κατευθυντήριες οδηγίες, αλλά μπορεί να βοηθήσουν σε συμπτώματα όπως κράμπες ή ανήσυχα πόδια.
-
Διουρητικά: Γενικά αποφεύγονται για τη χρόνια φλεβική στάση, διότι η διούρηση δεν λύνει το υποκείμενο πρόβλημα και μπορεί να προκαλέσει αφυδάτωση. Μόνο αν ο ασθενής έχει παράλληλα καρδιακή ανεπάρκεια ή νεφρική νόσο που συμβάλλει στα οιδήματα, μπορεί να χρησιμοποιηθούν ήπια διουρητικά περιστασιακά.
-
Αντιβιοτικά: Εάν υπάρχουν δερματικές λοιμώξεις ή επιμολυσμένα έλκη, χορηγούνται κατάλληλα αντιβιοτικά για την αντιμετώπιση της λοίμωξης. Αυτό αντιμετωπίζει τη λοίμωξη του δέρματος (π.χ. κυτταρίτιδα) αλλά όχι την ίδια την φλεβική νόσο.
-
Αντιφλεγμονώδη/Παυσίπονα: Για την ανακούφιση από πόνο ή φλεγμονή σε οξείες φάσεις (π.χ. οξεία θρομβοφλεβίτιδα επιπολής φλέβας) μπορεί να χρησιμοποιηθούν μη στεροειδή αντιφλεγμονώδη ή απλά παυσίπονα, πάντα με προσοχή.
-
Αντιπηκτικά (αιμολυτικά): Εάν ο ασθενής έχει συνοδό εν τω βάθει θρόμβωση ή υψηλό κίνδυνο θρόμβωσης, θα λάβει αντιπηκτική αγωγή (ηπαρίνες ή νεώτερες αντιπηκτικές δισκία) για την αντιμετώπιση/πρόληψη των θρόμβων. Στην απλή φλεβική ανεπάρκεια χωρίς θρόμβους, δεν ενδείκνυνται αντιπηκτικά.
-
Τοπικές αγωγές για έλκη: Σε φλεβικά έλκη, εφαρμόζονται ειδικά πρωτόκολλα επούλωσης με επιθέματα, αντισηπτικές αλοιφές, ενίοτε δερμοβιολογικές θεραπείες (π.χ. δέρμα ψαριού, αυξητικοί παράγοντες) ανά περίπτωση. Ένας ιδιαίτερος επίδεσμος είναι ο Unna boot, μια γάζα με οξείδιο του ψευδαργύρου που παρέχει σταθερή ήπια συμπίεση και ευνοεί την επούλωση των ελκών. Αυτή αλλάζεται κάθε λίγες ημέρες από ειδικευμένο προσωπικό.
Συνολικά, η συντηρητική αντιμετώπιση μπορεί να ελέγξει ικανοποιητικά τα ήπια-μέτρια συμπτώματα. Ωστόσο, αν ο ασθενής συνεχίζει να έχει σημαντικό πρόβλημα ή αν η νόσος είναι προχωρημένη, τότε εξετάζονται επεμβατικές λύσεις.
Επεμβατικές Μέθοδοι Θεραπείας (EVLA, RFA, Σκληροθεραπεία, Φλεβεκτομή)
Οι επεμβατικές θεραπείες στοχεύουν στην εξάλειψη των παθολογικών φλεβών, είτε καταστρέφοντάς τες εκ των έσω (με θερμότητα ή σκληρυντικό φάρμακο) είτε αφαιρώντας τες χειρουργικά. Σκοπός είναι να εκτραπεί η ροή του αίματος από τις ανεπαρκείς φλέβες προς άλλες υγιέστερες, αποσυμφορώντας την κυκλοφορία των κάτω άκρων. Οι σύγχρονες μέθοδοι είναι ως επί το πλείστον ελάχιστα επεμβατικές, γίνονται με τοπική αναισθησία και δεν απαιτούν νοσηλεία. Η επιλογή της βέλτιστης μεθόδου εξατομικεύεται ανάλογα με την έκταση και εντόπιση της φλεβικής ανεπάρκειας, τυχόν συνυπάρχουσες παθήσεις και τις προτιμήσεις του ασθενούς.
Οι κύριες επεμβατικές τεχνικές είναι:
-
Ενδοφλεβική Θερμική Κατάλυση (Endovenous Thermal Ablation): Περιλαμβάνει την θεραπεία των φλεβών από το εσωτερικό τους με χρήση θερμότητας. Οι δύο βασικές τεχνικές είναι:
-
Ενδοφλεβική θεραπεία με Laser (EVLA ή EVLT) – Ένας λεπτός οπτικός ίνας laser εισάγεται μέσα στην ανεπαρκή φλέβα (π.χ. στη μεγάλη σαφηνή φλέβα) μέσω καθετήρα. Το laser εκπέμπει υψηλή θερμότητα (~800-1200°C) που προκαλεί άμεση σύγκλειση της φλέβας καθ’ όλο το μήκος της.
-
Θερμοκαυτηρίαση με Ραδιοσυχνότητες (RFA) – Αντί για laser, χρησιμοποιείται καθετήρας που εκπέμπει ραδιοσυχνότητες, οι οποίες θερμαίνουν τα τοιχώματα της φλέβας (~120°C) προκαλώντας επίσης σύγκλειση της φλέβας.
Και οι δύο μέθοδοι γίνονται με τοπική αναισθησία και υπερηχογραφική καθοδήγηση. Ο καθετήρας εισάγεται από μια μικρή τομή στο πόδι (συνήθως κοντά στο γόνατο ή τον αστράγαλο) και προωθείται στη φλέβα. Με την ενεργοποίηση του laser ή της ραδιοσυχνότητας, καθώς ο καθετήρας αποσύρεται αργά, η φλέβα καυτηριάζεται εσωτερικά και κλείνει μόνιμα. Το αίμα ακολούθως ανακατευθύνεται σε υγιέστερες φλέβες. Η όλη διαδικασία διαρκεί περίπου 30–60 λεπτά και γίνεται σε εξωνοσοκομειακή βάση.
Σύγκριση EVLA vs RFA: Και οι δύο τεχνικές έχουν πολύ υψηλά ποσοστά επιτυχίας (περίπου 95–98% επιτυχία στην σύγκλειση της φλέβας) με συγκρίσιμα μακροπρόθεσμα αποτελέσματα. Η RFA λόγω χαμηλότερης θερμοκρασίας θεωρείται ότι προκαλεί λιγότερο μετεπεμβατικό πόνο και εκχυμώσεις, προσφέροντας ελαφρώς πιο άνετη ανάρρωση. Αντίθετα, το laser με την υψηλότερη θερμότητα μπορεί να συνοδεύεται από λίγο περισσότερη ενόχληση ή μελανιές, αλλά και τα δύο έχουν σύντομη ανάρρωση. Συχνά η επιλογή εξαρτάται από τη διαθεσιμότητα εξοπλισμού και την εμπειρία του γιατρού – και τα δύο θεωρούνται πρώτης γραμμής θεραπείες για ανεπαρκείς σαφηνικές φλέβες. Τα πλεονεκτήματά τους έναντι του παλαιού χειρουργείου (striping) είναι η απουσία μεγάλων τομών, ο ελάχιστος τραυματισμός ιστών, οι λιγότερες επιπλοκές και η ταχεία επιστροφή στις δραστηριότητες.
Ανάρρωση: Μετά από EVLA ή RFA, ο ασθενής φοράει συμπιεστική κάλτσα για ~1 εβδομάδα, μπορεί να περπατήσει άμεσα και συνήθως επιστρέφει στις περισσότερες δραστηριότητες εντός 1-2 ημερών. Μικρές εκχυμώσεις ή αίσθημα τάσης στο πόδι είναι συνηθισμένα αλλά υποχωρούν σε 1-2 εβδομάδες. Σπάνιες επιπλοκές είναι ένας μικρός επιφανειακός θρόμβος ή φλεγμονή (θρομβοφλεβίτιδα) που αντιμετωπίζονται συντηρητικά, ή πολύ σπάνια κάποιος τραυματισμός νεύρου/εγκαύματος στο δέρμα (κυρίως με laser). Συνολικά, η ενδοφλεβική κατάλυση έχει αλλάξει την αντιμετώπιση της φλεβικής ανεπάρκειας, εκτοπίζοντας σχεδόν πλήρως τα παλαιά χειρουργεία stripping, χάρη στην αποτελεσματικότητα και την ήπια ανάρρωση.
-
-
Σκληροθεραπεία (Sclerotherapy): Πρόκειται για ένεση ειδικού διαλύματος μέσα στις πάσχουσες φλέβες που τις προκαλεί να ουλοποιηθούν και να κλείσουν. Χρησιμοποιείται κυρίως για μικρούς κιρσούς και ευρυαγγείες, αλλά με τη μορφή αφρού (foam sclerotherapy) εφαρμόζεται και σε μεγαλύτερους κιρσούς ή σε σαφηνές φλέβες όταν οι θερμικές τεχνικές δεν ενδείκνυνται.
Στη σκληροθεραπεία, ο γιατρός εγχέει ένα χημικό διάλυμα – υγρό ή αφρό – μέσα στη φλέβα υπό υπερηχογραφική καθοδήγηση. Το σκληρυντικό φάρμακο (π.χ. πολιδοκανόλη ή θειικό τετραδεκυλικό νάτριο) ερεθίζει έντονα τα τοιχώματα της φλέβας, με αποτέλεσμα η φλέβα να καταρρεύσει και τελικά να απορροφηθεί από τον οργανισμό σε λίγες εβδομάδες. Η διαδικασία είναι ταχεία (10-30 λεπτά) και σχεδόν ανώδυνη – μπορεί να νιώσει ο ασθενής ένα μικρό τσούξιμο ή κράμπα κατά την έγχυση. Μετά την ένεση, εφαρμόζεται συμπίεση (επίδεσμος ή κάλτσα) για μερικές ημέρες. Ο ασθενής επιστρέφει σπίτι του αμέσως και συνεχίζει τις δραστηριότητες του, με σύσταση για περπάτημα.
Αποτελεσματικότητα: Η σκληροθεραπεία αποδίδει εξαιρετικά σε μικρές φλέβες, όπου μπορεί να εξαλείψει ικανοποιητικά 50-80% των ευρυαγγειών ανά συνεδρία. Για μεγαλύτερους κιρσούς, η αφρώδης σκληροθεραπεία έχει επίσης καλά ποσοστά αρχικής επιτυχίας, αλλά συχνά απαιτούνται πολλαπλές συνεδρίες για πλήρες αποτέλεσμα. Σε περίπου 1 στους 10 ασθενείς, μια συγκεκριμένη φλέβα μπορεί να μην ανταποκριθεί στο πρώτο σκληρυντικό και να χρειαστεί αλλαγή ουσίας ή διαφορετική μέθοδο. Σε γενικές γραμμές, η σκληροθεραπεία είναι πολύ αποτελεσματική για τις αραχνοειδείς φλέβες και έναντι μικρών κιρσών, ενώ σε μεγάλες ανεπαρκείς φλέβες χρησιμοποιείται όταν δεν ενδείκνυνται ή απέτυχαν οι θερμικές μέθοδοι.
Παρενέργειες: Οι συχνότερες είναι τοπικές και ήπιες: ερυθρότητα ή μικρή μελανιά στο σημείο της ένεσης (υποχωρεί σε λίγες μέρες), σκλήρυνση/κόμπος κατά μήκος της σκληρυμένης φλέβας (μπορεί να ψηλαφάται σκληρή για μερικές εβδομάδες), και ενδεχομένως καφέ κηλίδες στο δέρμα πάνω από την σκληρυμένη φλέβα (υπέρχρωση από αίμα) που συνήθως εξασθενούν σε 3-6 μήνες – σπάνια παραμένουν μόνιμα (~5% περιπτώσεων). Σε ελάχιστες περιπτώσεις μπορεί να εμφανιστούν νέες μικρές ευρυαγγείες γύρω από την θεραπευμένη περιοχή (φαινόμενο matting) που συνήθως υποχωρούν μόνες τους. Σοβαρές επιπλοκές (αλλεργική αντίδραση στο φάρμακο, θρόμβος που να επεκταθεί βαθύτερα) είναι πολύ σπάνιες, ειδικά όταν η μέθοδος εφαρμόζεται από έμπειρα χέρια.
-
Μικροφλεβεκτομή (Ambulatory Phlebectomy): Είναι μια ελάχιστα επεμβατική χειρουργική αφαίρεση κιρσών μέσω πολύ μικρών τομών στο δέρμα. Χρησιμοποιείται κυρίως για επιφανειακούς κιρσούς που είναι ελικοειδείς και εμφανείς, συχνά σε συνδυασμό με ενδοφλεβική κατάλυση (π.χ. αφού κλείσει η σαφηνή με laser, αφαιρούνται με φλεβεκτομές οι παρακλάδοι κιρσοί). Η επέμβαση γίνεται με τοπική αναισθησία. Ο χειρουργός χαρτογραφεί πρώτα τους κιρσούς σε όρθια θέση. Έπειτα, σε ύπτια θέση του ασθενούς, κάνει μικροσκοπικές τομές 2-3 χιλιοστών πάνω από τις φλέβες και, με ειδικά μικρά άγκιστρα, ανασύρει και αφαιρεί τμηματικά τους κιρσούς μέσω των τομών. Οι τομές είναι τόσο μικρές που συνήθως δεν χρειάζονται ράμματα – απλώς μικρά αυτοκόλλητα steri-strips.
Η μικροφλεβεκτομή επιτρέπει να αφαιρεθούν ακόμα και εκτεταμένοι κιρσοί χωρίς μεγάλες τομές και συνήθως μπορεί να γίνει σε εξωτερική βάση. Μετά την επέμβαση, εφαρμόζεται επίδεσμος και κάλτσα. Ο ασθενής μπορεί να περπατήσει άμεσα και επιστρέφει στις δραστηριότητες μέσα σε 1-2 ημέρες. Ο πόνος είναι ήπιος και ελέγχεται με απλά αναλγητικά – πολλοί ασθενείς δεν χρειάζονται καν. Είναι ωφέλιμο το βάδισμα από την πρώτη μέρα για μείωση της φλεγμονής. Οι μελανιές και το ελαφρύ οίδημα στο σημείο των αφαιρούμενων φλεβών είναι συνηθισμένα και μπορεί να διαρκέσουν 2-3 εβδομάδες μέχρι να απορροφηθούν, αλλά το αισθητικό αποτέλεσμα στη συνέχεια είναι πολύ ικανοποιητικό με σχεδόν αδιόρατες ουλές. Σπάνια, μια μικρή περιοχή μουδιάσματος του δέρματος μπορεί να συμβεί αν τραυματιστεί επιφανειακό νευράκι – συνήθως υποχωρεί σε λίγες εβδομάδες. Η φλεβεκτομή θεωρείται ασφαλής και αποτελεσματική στη μόνιμη απομάκρυνση των συγκεκριμένων κιρσών, οι οποίοι βεβαίως δεν θα επανεμφανιστούν (αφού έχουν αφαιρεθεί). Ωστόσο, αν δεν αντιμετωπιστεί η υποκείμενη ανεπάρκεια (π.χ. ανεπαρκής σαφηνή), μπορεί να εμφανιστούν νέοι κιρσοί σε άλλες περιοχές – για αυτό συνήθως η φλεβεκτομή συνδυάζεται με EVLA/RFA ή σκληροθεραπεία για ολιστική αντιμετώπιση.
-
Χειρουργική Απολίνωση και Αφαίρεση (Stripping): Ήταν η παραδοσιακή επέμβαση για κιρσούς, όπου ο χειρουργός έκανε τομές στη βουβωνική χώρα και την κνήμη, απέδενε (έδενε) την σαφηνή φλέβα στην έκφυσή της και την τράβαγε/αφαιρούσε σε όλο το μήκος (stripping). Συχνά συνδυαζόταν και με μικρότερες φλεβεκτομές. Σήμερα, το κλασικό stripping έχει σχεδόν αντικατασταθεί από τις ελάχιστα επεμβατικές μεθόδους (EVLA/RFA), διότι το χειρουργείο απαιτούσε γενική/ραχιαία αναισθησία, είχε περισσότερες μελανιές, πόνο και μεγαλύτερο χρόνο ανάρρωσης (1-2 εβδομάδες εκτός εργασίας. Η χειρουργική επιλέγεται σε λίγες περιπτώσεις, π.χ. όταν δεν είναι τεχνικά δυνατή η ενδοφλεβική κατάλυση (πολύ ελικοειδής φλέβα ή θρόμβοι στο αυλό) ή όταν γίνεται ταυτόχρονα επέμβαση για άλλους λόγους.
-
Άλλες επεμβατικές θεραπείες: Σε πολύ προχωρημένες περιπτώσεις με ειδικές ενδείξεις υπάρχουν και επιπλέον τεχνικές, π.χ. η Υποφαστική Ενδοσκοπική Απολίνωση Διατιτραινουσών (SEPS) για διατιτραίνουσες φλέβες στον άκρο πόδα, που μπορεί να βοηθήσει στην επούλωση ελκών, ή σπανιότατα η φλεβική παράκαμψη (bypass) όπου εμφυτεύεται ένα υγιές φλεβικό μόσχευμα παρακάμπτοντας μια αποφραγμένη φλέβα – γίνεται μόνο σε βαριές περιπτώσεις όπου όλα τα άλλα απέτυχαν. Αυτές όμως αφορούν πολύ λίγους ασθενείς. Για τη μεγάλη πλειονότητα, οι σύγχρονες μέθοδοι EVLA, RFA, σκληροθεραπεία και φλεβεκτομές επαρκούν για την πλήρη αντιμετώπιση.
Πίνακας: Σύγκριση Βασικών Θεραπειών ΧΦΑ
| Μέθοδος | Ενδείξεις (πού εφαρμόζεται) | Αποτελεσματικότητα | Παρενέργειες / Επιπλοκές | Αποκατάσταση |
|---|---|---|---|---|
| Ενδοφλεβική Laser (EVLA) | Ανεπαρκείς κύριες φλέβες (μεγάλη/μικρή σαφηνή), μεγάλοι κιρσοί. | ~95–98% επιτυχία σύγκλεισης φλέβας. Πολύ χαμηλά ποσοστά υποτροπής μακροπρόθεσμα. | Μικρές μελανιές, αίσθημα τάσης ή ήπιος πόνος για λίγες ημέρες. Σπάνια ήπιο έγκαυμα δέρματος ή παροδικό μούδιασμα (νευρική βλάβη) σε ευαίσθητες περιοχές. | Επιστροφή σε ελαφρές δραστηριότητες την επόμενη ημέρα. Περπάτημα άμεσα. Κάλτσα συμπίεσης για ~1 εβδομάδα. Πλήρης επάνοδος συνήθως <1 εβδομάδα. |
| Ραδιοσυχνότητες (RFA) | Όμοιες ενδείξεις με EVLA – κύριες σαφηνές φλέβες, μεγάλους κιρσούς. | ~95–98% επιτυχία (αντίστοιχη του laser). Θεωρείται ισοδύναμη με το EVLA σε αποτελεσματικότητα μακροχρόνια. | Ακόμη ηπιότερες αντιδράσεις: λιγότεροι μώλωπες και πόνος από το EVLA. Πολύ σπάνια νευρικός ερεθισμός ή εγκαύματα (ακόμη σπανιότερα από το EVLA). | Παρόμοια ταχεία ανάρρωση – άμεση κινητοποίηση. Συχνά λιγότερη δυσφορία μετεγχειρητικά από το laser, οπότε συχνά αυθημερόν επιστροφή σε συνήθεις δραστηριότητες. Κάλτσα 1 εβδομάδα. |
| Σκληροθεραπεία(υγρή ή αφρός) | Μικροί κιρσοί, ευρυαγγείες, υπολειπόμενες φλέβες. Ως αφρός και σε μεγάλες σαφηνές αν δεν γίνεται EVLA/RFA. | Πολύ καλή στα μικρά αγγεία: 50–80% των φλεβών εξαλείφονται ανά συνεδρία. Σε μεγαλύτερες φλέβες απαιτούνται πολλαπλές συνεδρίες. ~10% των ασθενών χρειάζονται εναλλακτική εάν αποτύχει αρχικά. | Τοπικός ερεθισμός, κοκκινίλα, μελανιά στο σημείο της ένεσης (υποχωρούν σε ημέρες). Καφέ κηλίδες δέρματος σε 5% (συνήθως παροδικές). Σπάνια αλλεργική αντίδραση ή θρόμβωση εν τω βάθει (εξαιρετικά σπάνια). Γενικά ασφαλής όταν εκτελείται σωστά. | Άμεση επάνοδος στις δραστηριότητες – ούτε καν άδεια χρειάζεται. Βάδισμα 30’ μετά τη θεραπεία. Κάλτσα συμπίεσης 3-7 ημέρες. Επανεξέταση σε ~1 μήνα για αξιολόγηση/επανάληψη. |
| Μικροφλεβεκτομή(χειρουργική αφαίρεση κιρσών) | Επιφανειακοί κιρσοί σε συγκεκριμένες περιοχές, ιδίως μετά από θεραπεία σαφηνούς ή σε μη κατάλληλους για EVLA κιρσούς. | Άμεση φυσική εξάλειψη των κιρσών – οι αφαιρεμένοι κιρσοί δεν επανέρχονται. Πολύ υψηλή ικανοποίηση για αισθητικά αποτελέσματα. Εάν υπάρχουν άλλες ανεπαρκείς φλέβες, πρέπει κι αυτές να αντιμετωπιστούν (αλλιώς μπορεί να εμφανιστούν νέοι κιρσοί αλλού). | Μικρές ουλές 2-3 χιλ. που σχεδόν δεν φαίνονταιμετά από μήνες. Μελανιές και οίδημα για 1-3 εβδομάδες φυσιολογικά. Πολύ σπάνια λοίμωξη σε τομή ή αιμάτωμα. Ενδεχομένως μικρές περιοχές μουδιάσματος δέρματος (σπάνιες, παρέρχονται). | Γρήγορη ανάρρωση: περίπατος από την ίδια μέρα. Επιστροφή σε γραφείο/ελαφριά εργασία σε 1-3 ημέρες. Αποφυγή έντονης άσκησης ~2 εβδομάδες. Κάλτσα ή επίδεσμος 7-10 ημέρες. |
(Σημείωση: Τα ποσοστά επιτυχίας/επιπλοκών αφορούν βιβλιογραφικά δεδομένα και μπορεί να διαφέρουν ανάλογα με την περίπτωση. Οι ενδείξεις/αντενδείξεις κάθε μεθόδου πρέπει να συζητώνται με ειδικό αγγειοχειρουργό.)
Όπως φαίνεται στον παραπάνω πίνακα, οι ελάχιστα επεμβατικές μέθοδοι (EVLA/RFA, σκληροθεραπεία, φλεβεκτομές) έχουν καταστεί οι κύριες θεραπείες της φλεβικής ανεπάρκειας λόγω της υψηλής αποτελεσματικότητας και της ταχείας ανάρρωσης που προσφέρουν. Η έγκαιρη εφαρμογή τους – πριν αναπτυχθούν μη αναστρέψιμες δερματικές βλάβες – μπορεί να προλάβει σοβαρές επιπλοκές, όπως χρόνια έλκη. Αντίθετα, οι παλαιότερες χειρουργικές τεχνικές διατηρούν πλέον πολύ μικρό ρόλο, σε ιδιαίτερες περιπτώσεις όπου οι νεότερες μέθοδοι δεν ενδείκνυνται.
Πρόληψη και Καθημερινή Διαχείριση
Η πρόληψη της χρόνιας φλεβικής ανεπάρκειας επικεντρώνεται στη διαχείριση των τροποποιήσιμων παραγόντων κινδύνου και στην υιοθέτηση ενός φιλικού προς τις φλέβες τρόπου ζωής. Αν και δεν είναι πάντα εφικτό να αποτραπεί (π.χ. υπάρχει κληρονομική προδιάθεση σε κάποιους), μπορούμε ωστόσο να καθυστερήσουμε την έναρξη ή την εξέλιξη της πάθησης με τα ακόλουθα μέτρα:
-
Κινείστε τα πόδια σας τακτικά: Αποφεύγετε την παρατεταμένη ακινησία. Αν εργάζεστε καθιστοί, να σηκώνεστε συχνά για λίγα λεπτά και να περπατάτε. Αν εργάζεστε όρθιοι, να βρίσκετε στιγμές να καθίσετε και να ανασηκώσετε τα πόδια. Μικρές ασκήσεις όπως σήκωμα στις μύτες των ποδιών, κυκλικές κινήσεις των αστραγάλων ή λύγισμα των γονάτων ανα 20-30 λεπτά βοηθούν πολύ.
-
Υιοθετήστε σωματική άσκηση στη ζωή σας: Το καθημερινό περπάτημα είναι ίσως η καλύτερη άσκηση για τις φλέβες σας. Επίσης κολύμβηση και ποδηλασία είναι ευεργετικές δραστηριότητες με χαμηλή καταπόνηση. Η κίνηση όχι μόνο βελτιώνει την φλεβική κυκλοφορία, αλλά ωφελεί και το σωματικό βάρος και τη γενική υγεία.
-
Διατηρείστε υγιές βάρος: Όπως προαναφέρθηκε, το φυσιολογικό σωματικό βάρος μειώνει σημαντικά το φορτίο στις φλέβες. Επιλέξτε μια ισορροπημένη διατροφή, φτωχή σε αλάτι και κορεσμένα λίπη, πλούσια σε φυτικές ίνες (για αποφυγή δυσκοιλιότητας, η οποία αυξάνει την ενδοκοιλιακή πίεση).
-
Μην καπνίζετε: Ακόμη ένα κίνητρο να κόψετε το κάπνισμα – πέραν όλων των άλλων βλαβών, το κάπνισμα βλάπτει και τις φλέβες σας. Η διακοπή θα βελτιώσει τη γενική κυκλοφορία και θα μειώσει τον κίνδυνο θρόμβωσης.
-
Ελέγξτε άλλα προβλήματα υγείας: Χρόνιες παθήσεις όπως υπέρταση, σακχαρώδης διαβήτης, δυσλιπιδαιμίες πρέπει να ρυθμίζονται επαρκώς, γιατί η καλή αγγειακή υγεία συνολικά ωφελεί και το φλεβικό σύστημα. Επίσης, να αντιμετωπίζετε έγκαιρα τυχόν επιπολής θρομβοφλεβίτιδες ή δερματικές λοιμώξεις στα πόδια για να μην χρονίσουν.
-
Εξετάσεις και παρακολούθηση: Αν έχετε παράγοντες κινδύνου ή ήπια συμπτώματα, μια προληπτική εκτίμηση από αγγειολόγο είναι ωφέλιμη. Ο γιατρός μπορεί να εντοπίσει πρώιμα σημάδια φλεβικής νόσου και να συστήσει στοχευμένα μέτρα (π.χ. χρήση ελαστικής κάλτσας σε εγκυμοσύνη ή σε πολύωρα ταξίδια, αντιπηκτική προφύλαξη σε χειρουργεία αν υπάρχει ιστορικό θρόμβωσης κ.λπ.).
Για όσους ήδη έχουν διαγνωσθεί με ΧΦΑ, πέρα από τις ιατρικές θεραπείες, είναι σημαντικό να διαχειρίζονται καθημερινά την κατάστασή τους:
-
Συνεπής χρήση της κάλτσας συμπίεσης: Εκτός αν υπάρχει αντένδειξη, η καθημερινή εφαρμογή της ελαστικής κάλτσας είναι από τους καλύτερους τρόπους να ελεγχθούν τα συμπτώματα και να προληφθεί η εξέλιξη. Βάλτε την κάλτσα το πρωί πριν κατεβείτε από το κρεβάτι και βγάλτε την το βράδυ. Φροντίστε να έχετε τουλάχιστον δύο ζεύγη για εναλλαγή και να τα πλένετε σωστά ώστε να διατηρούν την ελαστικότητά τους.
-
Έλεγχος δέρματος καθημερινά: Ελέγχετε τα πόδια σας (ιδίως γύρω από τους αστραγάλους) για τυχόν νέες αλλοιώσεις κάθε μέρα, π.χ. μετά το ντους. Αν δείτε κάποιο καινούργιο έλκος, κοκκίνισμα, υγρό ή σημάδι μόλυνσης, επικοινωνήστε άμεσα με τον γιατρό σας. Η έγκαιρη αντιμετώπιση ενός μικρού τραύματος μπορεί να αποτρέψει ένα μεγάλο χρόνιο έλκος.
-
Υιοθέτηση ρουτίνας φροντίδας ποδιών: Πλύσιμο με ήπιο σαπούνι, καλό στέγνωμα (ιδίως μεταξύ δαχτύλων) και ενυδατική κρέμα καθημερινά. Αυτό προλαμβάνει την ξηρότητα και τις ρωγμές που μπορεί να γίνουν είσοδοι μικροβίων. Αν υπάρχει πολύς κνησμός, ενημερώστε για πιθανή φαρμακευτική κρέμα.
-
Ύπνος με ανύψωση ποδιών: Αν είναι εφικτό, ανυψώστε το κάτω μέρος του κρεβατιού σας κατά 5-10 εκατοστά (π.χ. με τάκους στα πόδια του κρεβατιού) ώστε τα πόδια σας να βρίσκονται λίγο ψηλότερα από την καρδιά κατά τον ύπνο. Αυτό θα βοηθά στην αποσυμφόρηση κατά τη διάρκεια της νύχτας.
-
Συνεχίστε την κίνηση: Ακόμα κι αν κάνετε θεραπεία επεμβατική και νοιώθετε καλύτερα, μην εγκαταλείπετε τη συνήθεια της άσκησης και της κινητικότητας. Η φλεβική ανεπάρκεια είναι χρόνια πάθηση – χρειάζεται δια βίου φροντίδα για να διατηρηθεί σε ύφεση.
Τέλος, εφαρμόστε τις οδηγίες του γιατρού σας πιστά και μην χάσετε τα προγραμματισμένα ραντεβού παρακολούθησης. Ο ειδικός θα ελέγχει την πρόοδό σας, την επούλωση τυχόν ελκών και θα προλαμβάνει πιθανές υποτροπές. Αν υπάρχει κάτι που σας δυσκολεύει στη θεραπευτική σας αγωγή (π.χ. δυσανεξία στην κάλτσα, απορίες για άσκηση ή φάρμακα), ενημερώστε τον – η συμμόρφωση βελτιώνεται όταν υπάρχει καλή επικοινωνία και προσαρμογή των οδηγιών στην καθημερινότητά σας.
Συμπέρασμα – Η Σημασία της Έγκαιρης Διάγνωσης & Θεραπείας
Η χρόνια φλεβική ανεπάρκεια μπορεί να ξεκινά ως ένα φαινομενικά “αθώο” πρόβλημα αισθητικού τύπου (λίγες ευρυαγγείες ή ήπιο πρήξιμο μετά από ορθοστασία). Ωστόσο, είναι μια προοδευτική νόσος που αν αφεθεί χωρίς αντιμετώπιση, μπορεί να οδηγήσει σε σημαντική δυσφορία, πόνο, δερματικές βλάβες και χρόνια έλκη που καθηλώνουν τον ασθενή και είναι δύσκολο να επουλωθούν. Η έγκαιρη διάγνωση –προτού εμφανιστούν μη αναστρέψιμες βλάβες– δίνει την ευκαιρία για πρώιμη παρέμβαση, είτε συντηρητική είτε επεμβατική, με άριστα αποτελέσματα.
Σήμερα, με τις προόδους στην ενδοαγγειακή θεραπεία και τις ελάχιστα επεμβατικές τεχνικές, η φλεβική ανεπάρκεια αντιμετωπίζεται αποτελεσματικά και με ασφάλεια. Ασθενείς που για χρόνια ζούσαν με πόνο, οίδημα και περιορισμούς, μπορούν μέσα σε σύντομο διάστημα να δουν δραματική βελτίωση στα συμπτώματά τους και στην ποιότητα ζωής τους. Κλειδί σε όλα αυτά είναι να μην αμελήσετε τα προειδοποιητικά σημάδια: αν παρατηρείτε επίμονο πρήξιμο, κιρσούς που πολλαπλασιάζονται, δέρμα που αλλάζει χρώμα ή πληγές που δεν κλείνουν, αναζητήστε ιατρική αξιολόγηση.
Η συνεργασία σας με τον γιατρό – καλύτερος αγγειοχειρουργός, η προσήλωση στις οδηγίες και η συνέπεια στη θεραπεία (όπως η καθημερινή χρήση της κάλτσας ή η διατήρηση ενός υγιούς τρόπου ζωής) είναι καθοριστικά στοιχεία για την επιτυχία. Η χρόνια φλεβική ανεπάρκεια είναι μεν μια χρόνια κατάσταση που δεν “ίαται” μόνιμα, αλλά μπορεί να τεθεί υπό έλεγχο – επιτυγχάνοντας ανακούφιση των συμπτωμάτων, επούλωση των βλαβών και αποτροπή επιδείνωσης. Με την κατάλληλη φροντίδα, οι περισσότεροι ασθενείς καταφέρνουν να ζουν φυσιολογικά και να αφήσουν πίσω τους τη δυσφορία που προκαλούν οι “φλεβίτες”.

