Νευραλγία Τριδύμου: τι είναι, γιατί συμβαίνει και πώς αντιμετωπίζεται
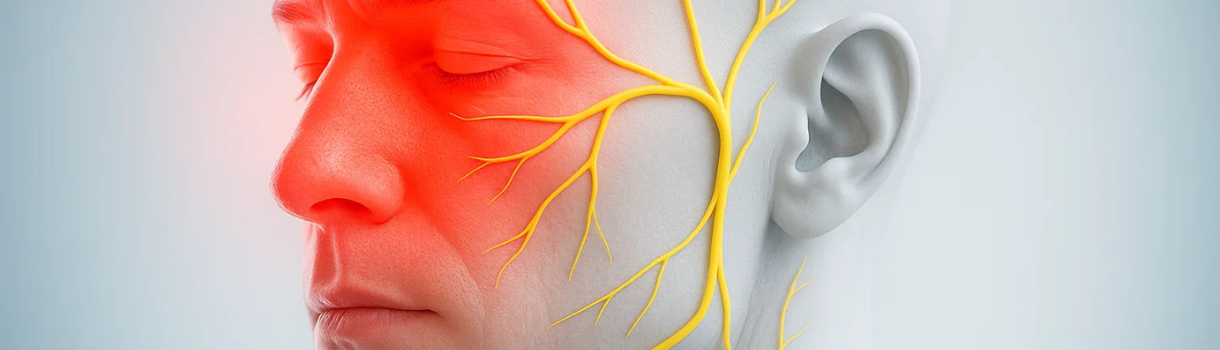
Η νευραλγία τριδύμου (Trigeminal Neuralgia, TN) είναι μια χρόνια διαταραχή πόνου του προσώπου με αιφνίδιους, ηλεκτροπληξίας-τύπου πόνους σε μία πλευρά του προσώπου, συχνά πυροδοτούμενους από αθώα ερεθίσματα όπως αγγίγμα, βούρτσισμα δοντιών, μάσηση ή ομιλία. Παρά το μικρό της μέγεθος, η βλάβη/διέγερση του τριδύμου νεύρου μπορεί να κάνει την καθημερινότητα εξουθενωτική. Τα τελευταία χρόνια, όμως, η κατανόηση της παθοφυσιολογίας και οι επιλογές θεραπείας έχουν βελτιωθεί σημαντικά, προσφέροντας υψηλά ποσοστά ανακούφισης όταν εφαρμοστεί το σωστό πλάνο για τον σωστό ασθενή.
Τι είναι η νευραλγία τριδύμου — βασικές έννοιες
Το τρίδυμο νεύρο είναι το πέμπτο κρανιακό νεύρο και διαιρείται σε τρεις κλάδους (V1 οφθαλμικός, V2 άνω γναθικός, V3 κάτω γναθικός), παρέχοντας αισθητικότητα στο πρόσωπο. Στην κλασική TN, ο πόνος εμφανίζεται σε παροξυσμούς δευτερολέπτων έως λίγων λεπτών, συχνά με ελεύθερα διαστήματα, και κατά κανόνα ετερόπλευρα (μία πλευρά κάθε φορά). Οι ασθενείς περιγράφουν τον πόνο σαν «μαχαίρι», «ηλεκτρικό ρεύμα» ή «σπινθήρα» που τους ακινητοποιεί.
Σύμφωνα με το NINDS/NIH, πρόκειται για μία κατάσταση που μπορεί να είναι πρωτοπαθής/κλασική(συχνότερα λόγω αγγειακής συμπίεσης της ρίζας του νεύρου στην είσοδο στον εγκέφαλο) ή δευτεροπαθής, όταν οφείλεται σε άλλη πάθηση (σκλήρυνση κατά πλάκας, όγκοι οπίσθιου κρανιακού βόθρου, προηγηθέν τραύμα, σπανιότερα αγγειοδυσπλασίες).
Συμπτώματα και τυπικοί εκλυτικοί παράγοντες
Ο πόνος είναι αιφνίδιος, έντονος, διαξιφιστικός και διαρκεί από δευτερόλεπτα έως ~2 λεπτά, με δυνατότητα επανάληψης σε «κύματα». Συχνά υπάρχει υπερευαισθησία «trigger zone» σε ένα σημείο του προσώπου. Τυπικά εκλυτικά: ελαφρύ άγγιγμα, ρεύμα αέρα, μάσηση, μάσημα τσίχλας, ομιλία, βούρτσισμα δοντιών, ξύρισμα. Μεταξύ των κρίσεων ο ασθενής μπορεί να είναι ελεύθερος πόνου.
-
Μονόπλευρη εντόπιση (V2–V3 συχνότερα).
-
Απουσία νευρολογικού ελλείμματος στην κλασική μορφή (αν υπάρχει μόνιμο μούδιασμα/αδυναμία, αναζητούμε δευτεροπαθή αίτια).
Γιατί εμφανίζεται — παθοφυσιολογία με απλά λόγια
Στην κλασική TN, συνήθως ένα αρτηριακό αγγείο (συχνότερα ο άνω παρεγκεφαλιδικός κλάδος) πιέζει τη ρίζα του τριδύμου νεύρου στο σημείο που εισέρχεται στον εγκέφαλο (root entry zone). Η χρόνια παλμική μηχανική πίεση προκαλεί απομυελίνωση και «βραχυκυκλώματα» στην αγωγή, που εκδηλώνονται ως παροξυσμικοί πόνοι με αθώα ερεθίσματα. Σε δευτεροπαθείς μορφές, η βλάβη οφείλεται σε πλάκες απομυελίνωσης (ΣΚΠ), όγκους, αγγειακές δυσπλασίες ή τραύμα.
Διάγνωση: πότε «ταιριάζει» η κλινική εικόνα και γιατί χρειάζεται MRI
Η διάγνωση είναι κλινική — στηρίζεται στο τυπικό ιστορικό παροξυσμικού, ετερόπλευρου πόνου με «ηλεκτρικό» χαρακτήρα και σε φυσιολογική νευρολογική εξέταση. Επειδή, όμως, απαιτείται να αποκλειστούν δευτεροπαθή αίτια, συνιστάται MRI εγκεφάλου με πρωτόκολλο γωνίας γεφυροπαρεγκεφαλιδικής και απεικόνιση αγγείων (MRTA/3D CISS) όπου είναι δυνατόν. Η ανάδειξη «νευροαγγειακής επαφής» δεν αρκεί από μόνη της για τη διάγνωση, αλλά βοηθά στην απόφαση μικροαγγειακής αποσυμπίεσης εάν τα φάρμακα αποτύχουν. Σε άτομα όπου MRI δεν είναι εφικτή, μπορούν να χρησιμοποιηθούν αντανακλαστικά τριδύμου ως υποβοήθηση.
Διαφορική διάγνωση — γιατί «πόνος στο πρόσωπο» δεν σημαίνει πάντα TN
Άλλες αιτίες προσώπινου πόνου: οδοντογενής πόνος/αποστήματα, αθροιστική κεφαλαλγία, ημικρανία, αυχενογενής πόνος, μεθερπητική νευραλγία, σύνδρομο Κόλγαρντ (glossopharyngeal), TMJ διαταραχές, άτυπη προσωπική άλγος. Τα συνεχή, καυστικά άλγη χωρίς σαφείς παροξυσμούς «ηλεκτρισμού» ταιριάζουν λιγότερο με κλασική TN και απαιτούν προσεκτική κλινική αξιολόγηση.
Θεραπευτική στρατηγική: φάρμακα πρώτης γραμμής, κατόπιν επεμβατικές επιλογές
Οι σύγχρονες κατευθυντήριες οδηγίες (EAN 2019, AAN/EFNS) συστήνουν ως πρώτη γραμμή τα αντισπασμωδικά καρβαμαζεπίνη ή οξκαρβαζεπίνη (καλύτερα τεκμηριωμένες, με καλό προφίλ αποτελεσματικότητας· η οξκαρβαζεπίνη τείνει να έχει καλύτερη ανοχή). Εναλλακτικά/συμπληρωματικά μπορεί να χρησιμοποιηθούν λαμοτριγίνη, μπακλοφαίνη, γκαμπαπεντίνη, βοτουλινική τοξίνη Α σε ανθεκτικές περιπτώσεις. Ο οξύς παροξυσμός μπορεί να αντιμετωπιστεί βραχυπρόθεσμα με ενδοφλέβια φαινυτοΐνη/φωσφαινυτοΐνη ή λιδοκαΐνη σε νοσοκομειακό περιβάλλον.
Όταν η φαρμακευτική αγωγή αποτυγχάνει ή προκαλεί μη ανεκτές ανεπιθύμητες ενέργειες, εξετάζονται επεμβατικές λύσεις:
-
Μικροαγγειακή αποσυμπίεση (MVD): κρανιοχειρουργική αποκόλληση του υπαίτιου αγγείου από τη ρίζα του νεύρου με παρεμβολή υλικού (teflon). Προσφέρει τα πιο ανθεκτικά αποτελέσματα μακροπρόθεσμα σε κλασική TN με εμφανή αγγειονευρική σύγκρουση. Απαιτεί γενική αναισθησία και κατάλληλη προεγχειρητική αξιολόγηση.
-
Διαδερμικές τεχνικές γασσερίου (rhizotomy): θερμοπηξία ραδιοσυχνότητας, ενδογασσερική έγχυση γλυκερόλης ή διαδερμική συμπίεση με μπαλόνι. Γίνονται με ακτινοσκοπική καθοδήγηση, συνήθως υπό καταστολή· έχουν υψηλά ποσοστά άμεσης ανακούφισης, αλλά συχνότερα υποτροπές στο βάθος του χρόνου και πιθανότητα υποαισθησίας.
-
Ακτινοχειρουργική (Gamma Knife κ.ά.): στοχευμένη ακτινοβολία στο ρίζωμα του τριδύμου, μη επεμβατική επιλογή για ασθενείς υψηλού κινδύνου. Η ανακούφιση μπορεί να είναι βραδεία (εβδομάδες), με πιθανό μούδιασμα ως παρενέργεια· η διάρκεια ελευθερίας πόνου είναι μεταβλητή.
Πίνακας: θεραπείες νευραλγίας τριδύμου — τι κερδίζουμε, τι ρισκάρουμε
| Θεραπεία | Τι είναι/πώς δρα | Πλεονεκτήματα | Μειονεκτήματα/κίνδυνοι | Ιδανικό για |
|---|---|---|---|---|
| Καρβαμαζεπίνη / Οξκαρβαζεπίνη | Αντισπασμωδικά που σταθεροποιούν τα κανάλια Na⁺, μειώνοντας την παθολογική εκφόρτιση | Πρώτη γραμμή, τεκμηριωμένη αποτελεσματικότητα | Ζάλη, υπνηλία, υπονατριαιμία· αλληλεπιδράσεις | Πρώιμη/μέτρια TN, πλειονότητα ασθενών ως αρχικό βήμα |
| Λαμοτριγίνη / Γκαμπαπεντίνη / Μπακλοφαίνη | Δεύτερης γραμμής ή συμπληρωματικά | Χρήσιμες σε μερικούς ανθεκτικούς | Λιγότερο ισχυρά δεδομένα | Όταν 1ης γραμμής δεν επαρκούν/ανεκτές |
| Βοτουλινική τοξίνη Α | Τοπικές ενέσεις που τροποποιούν τη νευρική μετάδοση πόνου | Ενδεχόμενο όφελος σε ανθεκτικές περιπτώσεις | Χρειάζεται εξειδίκευση, επαναλήψεις | Επιλεγμένοι ασθενείς με πτωχή ανοχή φαρμάκων |
| MVD (Μικροαγγειακή αποσυμπίεση) | Χειρουργική αποκόλληση αγγείου από ρίζα τριδύμου | Υψηλά και διαρκήποσοστά ελευθερίας πόνου | Επεμβατική, αναισθησία, χειρουργικοί κίνδυνοι | Κλασική TN με σαφή αγγειονευρική σύγκρουση, καλή γενική κατάσταση |
| Ραδιοσυχνότητα/Γλυκερόλη/Μπαλόνι | Διαδερμικοί νευρολυτικοίχειρισμοί στο γάγγλιο Gasser | Γρήγορη ανακούφιση, σύντομη νοσηλεία | Υποτροπές συχνότερες, πιθανή υποαισθησία/δυσαισθησία | Ηλικιωμένοι/ευπαθείς ή αποτυχία MVD |
| Ακτινοχειρουργική (Gamma Knife) | Στοχευμένη ακτινοβόληση του ριζίτη | Μη επεμβατική, εξιτήριο ίδια μέρα | Βραδεία έναρξη δράσης, πιθανό μούδιασμα, μεταβλητή διάρκεια | Ασθενείς υψηλού χειρουργικού κινδύνου ή άρνηση ανοικτής επέμβασης |
Ποια θεραπεία είναι «καλύτερη»; Η αξία της εξατομίκευσης
Δεν υπάρχει μια λύση για όλους. Τα στοιχεία συγκλίνουν ότι:
-
Ξεκινάμε φαρμακευτικά (καρβαμαζεπίνη/οξκαρβαζεπίνη).
-
Αν δεν επαρκεί, συζητούμε επεμβατικές επιλογές ανάλογα με την ηλικία, συννοσηρότητες, ευρήματα MRI και προτιμήσεις του/της ασθενούς.
-
Σε κλασική TN με σαφή αγγειονευρική σύγκρουση, η MVD έχει τις μεγαλύτερες πιθανότητες παρατεταμένης ελευθερίας πόνου. Αν η αναισθησία είναι υψηλού κινδύνου ή ο ασθενής προτιμά μη ανοικτή παρέμβαση, επιλέγονται διαδερμικές ή ακτινοχειρουργικές λύσεις.
Πώς είναι η καθημερινότητα — πρακτική καθοδήγηση
Η TN μπορεί να δημιουργεί «φόβο εκλυτικών» — οι ασθενείς αποφεύγουν να αγγίζουν το πρόσωπο, να βουρτσίζουν, να μασούν. Με σωστή αποτύπωση των εκλυτικών, ρύθμιση φαρμάκων και εκπαίδευση, επανέρχεται ο σταδιακός έλεγχος.
Λίγα, αλλά χρήσιμα bullets:
-
Κρατήστε ημερολόγιο πόνου (συχνότητα/ένταση/εκλυτικά/λήψεις).
-
Μην «αυξομειώνετε» φάρμακα χωρίς οδηγία — η σταθερή δόση είναι κρίσιμη.
-
Ελέγχετε νάτριο (ιδίως με οξκαρβαζεπίνη) και πιθανές αλληλεπιδράσεις.
-
Αναζητήστε εξειδικευμένο κέντρο εάν τα φάρμακα αποτυγχάνουν· η έγκαιρη αξιολόγηση βελτιώνει τις πιθανότητες επιτυχίας της επέμβασης.
Τι περιμένουμε από τις επεμβάσεις μακροπρόθεσμα;
Η μικροαγγειακή αποσυμπίεση παρουσιάζει σε πολλές σειρές υψηλά ποσοστά άμεσης ανακούφισης και διατήρησης χωρίς πόνο επί έτη· οι υποτροπές υπάρχουν, αλλά είναι σπανιότερες σε σύγκριση με τις νευρολυτικές τεχνικές. Η ακτινοχειρουργική (Gamma Knife) έχει καλό προφίλ ασφάλειας, με βραδεία έναρξηανακούφισης και πιθανότητα υποαισθησίας. Οι διαδερμικές τεχνικές είναι πολύ χρήσιμες σε ηλικιωμένους/ευπαθείς, με πιθανότητα επανάληψης σε βάθος χρόνου. Η επιλογή εξαρτάται από το προφίλ του ασθενούς και τις προτεραιότητές του.
Πρόγνωση και ποιότητα ζωής
Με ορθή διάγνωση και δομημένη στρατηγική, η πλειονότητα των ασθενών επιτυγχάνει σημαντική μείωση/έλεγχο του πόνου. Η διεπιστημονική φροντίδα (νευρολόγος, νευροχειρουργός, ιατρός πόνου, οδοντίατρος όπου χρειάζεται) είναι καθοριστική για την εξατομίκευση και τη μακροπρόθεσμη διαχείριση.
Ερωτήσεις για Νευραλγία Τρίδυμου (FAQ — χρηστικές, καθημερινές απαντήσεις)
1) Είναι η νευραλγία τριδύμου επικίνδυνη για τη ζωή;
Όχι άμεσα· είναι όμως μια πολύ επώδυνη κατάσταση που επηρεάζει βαθιά την ποιότητα ζωής. Με σωστό πλάνο, ελέγχεται αποτελεσματικά.
2) Θα χρειαστώ σίγουρα χειρουργείο;
Όχι. Οι περισσότεροι ξεκινούν και βελτιώνονται με φάρμακα (καρβαμαζεπίνη/οξκαρβαζεπίνη). Χειρουργικές/επεμβατικές λύσεις συζητούνται εάν τα φάρμακα δεν επαρκούν ή δεν αντέχονται.
3) Υπάρχουν «φυσικές» λύσεις;
Δεν υπάρχει τεκμηριωμένη «φυσική θεραπεία» που να αντικαθιστά φάρμακα/επεμβάσεις. Τεχνικές χαλάρωσης/ύπνος/διατροφή βοηθούν συνολικά, αλλά δεν θεραπεύουν τη TN. Αποφύγετε να διακόψετε φάρμακα χωρίς ιατρό.
4) Αν κάνω MVD, τελειώνω οριστικά;
Η MVD έχει τις καλύτερες πιθανότητες μακράς ελευθερίας πόνου σε κλασική TN, αλλά καμία επέμβαση δεν εγγυάται οριστική ίαση για όλους. Κρίσιμη η σωστή επιλογή ασθενούς.
5) Είναι η ακτινοχειρουργική ασφαλής;
Ναι, θεωρείται μη επεμβατική με καλό προφίλ ασφάλειας· η ανακούφιση μπορεί να αργήσει εβδομάδες και υπάρχει πιθανότητα μουδιάσματος.
6) Γιατί να κάνω MRI αφού «μοιάζει με TN»;
Επειδή πρέπει να αποκλειστούν δευτεροπαθείς αιτίες και να εκτιμηθεί πιθανή αγγειονευρική σύγκρουση, κάτι που μπορεί να κατευθύνει μελλοντικά την επιλογή MVD.
7) Μπορεί να πονά και από τις δύο πλευρές;
Σπάνια, και συνήθως όχι ταυτόχρονα. Διπλή εντόπιση ή συνεχής πόνος χρειάζονται σχολαστική διαφορική διάγνωση.
8) Πότε να ζητήσω δεύτερη γνώμη;
Όταν ο πόνος δεν ελέγχεται, οι παρενέργειες είναι σημαντικές, ή πριν ληφθεί απόφαση για επεμβατικήθεραπεία. Κέντρα με εμπειρία σε TN προσφέρουν διεπιστημονική αξιολόγηση.

